
Скулкин Андрей Валерьевич
врач травматолог-ортопед
89633428844 с 10 до18 кроме суб-вс

Патология переднего отдела стопы












Патология переднего отдела стопы это целый ряд состояний.
Часто сталкиваемся с понятием "поперечное плоскостопие" или "Hallux Valgus". Больные жалуются на торчащую косточку или палец. "Доктор удалите мне косточку, доктор удалите палец, доктор у меня боли в стопе, сделайте, чтобы не болело" Эти фразы из жалоб больных мы слышим постоянно. Для постановки диагноза необходим осмотр стоп и рентгенограммы обеих стоп.
Как видно по фотографиям, исправимо многое, но требуется сложное вмешательство на многих костях стопы (разного вида корригирующие остеотомии) и мягких тканях.
Часто задаваемые вопросы:
Когда необходима операция (раньше-позже)?
Тогда, когда Вас это беспокоит. Консервативное лечение возможно на любой стадии но как правило оно может улучшить ситуацию только на самых ранних стадиях. Операция костной-пластическая и может быть выполнена в любое время.
Естественно, что в тяжелых стадиях будет дольше восстановление и больше вероятность осложнений. Существует ряд больных с тяжелейшими деформациями без жалоб и вполне удовлетворенные своими стопами.
Говорят нет толку от операций - вскоре деформация возобновится?
1) с одной стороны есть сумма проблем у больного, с другой сумма навыков и знаний врача..
2) чем больше проблем, тем в большем объеме необходимо выполнить вмешательство (больше разрезов, пересечения костей и т д). Значит дольше период реабилитации и больше вероятность осложнений. Больной хочет меньше боли и быстрого выздоровления а врач не хочет осложнений. Однако неполный обьем может вести к рецидиву или необходимости повторной операции.
3) наверное если в течение года вы вернулись к обычной обуви без ограничений и у Вас нет жалоб в последующие 3-5 лет, то результат (как у пациентки на фото внизу) следует признать хорошим. Позже могут возникнуть новые проблемы но уже никак не связанные с прошедшей операцией.
Возможно ли удалить только торчащий палец или кость?
Подобного типа операции делаются в двух случаях:
а) отсутствия необходимых знаний и опыта хирурга а также инструментария (необходима специальная ортопедическая микро-пила).
б) коммерческие структуры пытаются привлечь больных малой травматичностью операции (через проколы).
К сожалению в обоих случаях мы имеем обычно плохой исход. Дело в том, что суть современных операций на переднем отделе стопы, заключается в перемещении мягких тканей и костей, восстановлении нормальной анатомии. Никакого удаления костей и пальцев не требуется и более того всегда вредно и приводит к ускоренному прогрессу заболевания.
Сколько времени пребывает пациент в больнице?
от суток до трех после операции в зависимости от объема операции, возраста и дня госпитализации.
Сколько времени требуется ношение специальной обуви
От 4 до 6 нед в зависимости от объема операции.
Срок нетрудоспособности после операции?
очень зависит от типа работы и объема операции (от 10 дней до 2-х мес)
Сколько времени длится операция?
В среднем от 30 до 50 минут, в зависимости от объема.
Вид наркоза?
90% спинальная анестезия.
Операция платная?
Нет. В настоящее время в рамках ОМС ВМП осуществляются закупки импортных имплантов, необходимых для выполнения операции.
Патология пяточной области
Через год от операции
Болезнь Хаглунда или экзостоз Хаглунда

данная патология возникает обычно вследствие перегрузки и ношения тесной обуви. лечение оперативное и заключается в удалениии костного выступа на пяточной области. технически может быть выполнено несколькими методами и в том числе артроскопически. консервативно можно только уменьшить явления сопутствующего раздражения мягких тканей: свободная обувь и теплые ванночки, компрессы полуспиртовые.
Бурсит ахиллова сухожилья
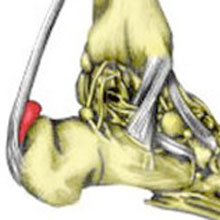
на картинке представлен наиболее часто встречаемый вид бурсита (воспаления оболочки ахиллова сухожилья)
как и все бурситы лечатся уменьшением нагрузки, местно противовоспалительные компрессы и физиолечение. При значительных болях следует использовать иньекции продленных стероидных препаратов (типа дипроспана) избегая внутрисухожильного введения препарата. Оперативно - иссечение бурсы (может быть выполнено артроскопически).
Тендинит ахиллова сухожилья

Тендинит или тендиноз, тендинопатия является поражением ахиллова сухожилья, вследствие нарушения питания и развития дегенеративно-дистрофических и воспалительных изменений в сухожилье. Если процесс развивается в его средней части, то образуется характерное веретенообразное утолщение, которое хорошо видимо на МРТ. также на МРт мы хорошо видим зоны дегенерации инарушения струкуры волокон.
Больных беспокоят боли и утолщение легко паьпируется. На этой стадии, как правило консервативное лечение малоэффективно.
1) при поражении менее 50 % обьема сухожилья возможно операция по типу дебридмента - иссечения измененных тканей
2) при массивных поражениях (более 50%), необходима пластика - замещение измененного сухожилья.
3) мною успешно несколько раз использована операция по реваскуляризации пораженного сухожилья с помощью методики нанесения множественных отверстий в сухожилье методом "холодной плазмы).

Слева - рабочий момент операции: в ране видно ахиллово сухожилье с нанесенными отверстиями.
Справа - результат операции через 2.5 года.
у больной наступило полное выздоровление.

Подпяточный бурсит - "пяточные шпоры"
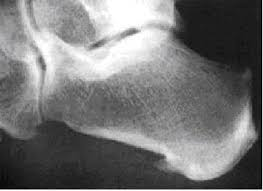
Часто под этим понятием смешивается несколько состояний.
Обычно если у больного есть что-то подобное на нижней поверхности пятки на рентгенограмме пяточной кости, ему автоматически выставляют диагноз "пяточная шпора". При этом достаточно выполнить рентген здоровой пятки. чтобы понять, что данное обизвествление в области начала подошвенного апоневроза, у больного симметрично имеется с другой стороны при отсутствии клиники.





Внутри стопы от пятки к плюсневым костям протягивается мощная связка, н�азываемая подошвенным апоневрозом. Он расходится от пятки в виде веера и сбоку выглядит как тетива лука. Поскольку пяточная область испытывает большие нагрузки давления всего тела при ходьбе, ткани в этой области очень плотные и упругие. Вследствие перегрузки и других причин возможно возникновение воспаления и отека в замкнутом подпяточном пространстве. Продолжение нагрузки поддерживает воспаление.
Уменьшение нагрузки на больной участок - это основа консервативного лечения.
В настоящее время в продаже имеется большое количество специальных вкладышей в обувь под область пятки. Дополнительно можно использовать весь арсенал местного и общего действия противовоспалительных средств что, как правило, не приносит облегчения в отсутствие стелек -вкладышей.
Иньекции пролонгированных стероиддов (типа Дипроспан).
Высокоэффективный метод лечения.
Введение препарата в разведении лидокаином 2% до 6 мл производится 1 раз в неделю до 3 раз и строго в место наибольшей болезненности и под подошвенный апоневроз.
МРТ иллюстрирует место воспаления и болей в подпяточной области.
Отек (светлого почти белого цвета) под пяточной костью оттесняет подошвенный апоневроз. Именно в это место должна быть произведена иньекция!
Операця по частичному пересечению апоневроза вызывает в том числе декомпрессию участка воспаления.
Оперативное лечение:
1) рассечение внутренней порции подошвенного апоневроза из мини-доступа. наиболее частая и простая операция.
2) подобная операция с использованием специального набора с артроскопическим контролем (через проколы).
3) в случае сопутствующей тендинопатии данной области может быть выполнено нанесение микроотверстий методом "холодной плазмы".